Субарахноидальная форма – кровоизлияние происходит в мозговой сегмент, расположенный между мягкими тканями и паутинной оболочкой.
Субдуральная форма – кровоизлияние происходит под наружную оболочку мозга.
Эпидуральная форма – кровоизлияние происходит над мозговой оболочкой.
Вид инсульта, возникшего у определенного пациента, определяют посредством диагностических методов.
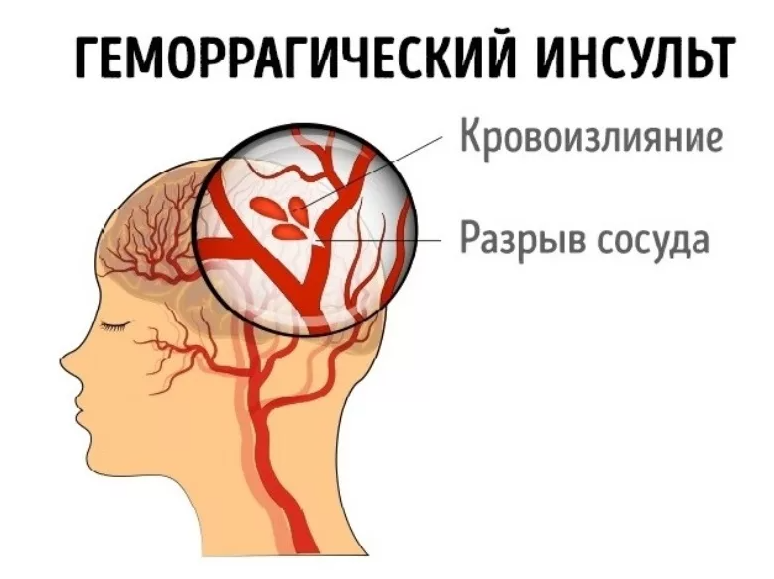
Клиническая картина инсульта представлена общими и очаговыми симптомами. Первая группа признаков наблюдается и при других болезнях головного мозга. Очаговые симптомы позволяют предварительно (до диагностики) идентифицировать локализацию кровоизлияния.
Общие признаки геморрагического инсульта:
Выраженная головная боль по типу мигрени, стойкое головокружение.
Тошнота, быстро переходящая в рвоту.
Повышенная утомляемость.
Ощущение прилива тепла к лицу.
Обморок.
Интенсивная выработка пота.
Учащенный сердечный ритм.
Одышка.
Судороги, принимающие форму приступа эпилепсии.
Знание перечисленных симптомов направлено на предупреждение летального исхода от острого нарушения мозгового кровообращения.
Очаговые признаки геморрагического инсульта:
Боль с локализацией в области лба.
Неспособность пережевывать, глотать пищу.
Потеря чувствительности лица.
Одностороннее онемение тела.
Непроизвольная дефекация, мочеиспускание.
Неспособность разговаривать (речь становится несвязной).
Ослабление или полное отсутствие слуха, зрения.
Психоэмоциональное угнетение.
Для определения того, как лечить конкретного пациента, его направляют на прохождение информативных методов диагностики – инструментальных, лабораторных, аппаратных. Врачу необходимо получить результаты:
Биохимического исследования крови (в том числе, на определение концентрации глюкозы в организме).
Люмбальной пункции.
УЗИ головного мозга (кровеносных сосудов, мягких тканей).
КТ или МРТ.
ЭКГ.
Ангиографии кровеносных сосудов головного мозга.
Дополнительно врач опрашивает лиц, сопровождающих пациента с инсультом. Специалист уточняет потенциально возможные причины кровоизлияния, срок давности состояния, примененные действия по оказанию медицинской помощи.
В рамках обеспечения восстановления после инсульта, специалисты назначают следующие методы реабилитации:
Физиотерапевтические процедуры. Предполагают дозированное использование электрического, магнитного, лазерного, механического воздействия с целью восстановления организма. Физиотерапевтические процедуры назначают для нормализации мышечного тонуса, профилактики атрофии волокон, улучшения кровообращения и работы головного мозга.
Эрготерапию. Комплекс мер, за счет которых пациента заново обучают выполнению элементарных бытовых действий, навыкам самообслуживания. Одна из основных целей эрготерапии – восстановление мелкой моторики, что выражается в способности работать кистями рук и пальцами в частности. Пациент учится захватывать предметы разной величины, печатать текст на клавиатуре, шить.
Логопедические занятия. Цель этой части реабилитации – восстановление речи, которая нарушается у человека, перенесшего инсульт.
Психотерапию. Эта часть реабилитации направлена на восстановление психоэмоционального состояния пациента, поскольку геморрагический инсульта представляет собой стресс, влечет депрессию и прочие нарушения.
ЛФК. Комплекс упражнений способствует улучшению состояния и функции мышц, нормализации их иннервации и кровоснабжения.
Механотерапию. Предполагает использование тренажеров для улучшения функциональности рук и ног, восстановления мелкой моторики.
Реабилитация человека, перенесшего геморрагический инсульт, занимает длительный период времени. Ключевое значение имеет компетентность лиц, обеспечивающих уход за пациентом. По мере восстановления после кровоизлияния в головной мозг, человек нетрудоспособен. Оптимальные методы реабилитации, длительность сеансов и продолжительность всего курса определяет наблюдающий врач.
Предшествующие факторы – черепно-мозговые травмы, неудачные хирургические вмешательства на голове, артериальная гипертензия, аневризма, заболевания сердечно-сосудистой системы.
Это полиморфная патология. Основные первопричины кровоизлияния в отделы головного мозга:
Инфекционно-воспалительные, дегенеративные поражения мозговых отделов.
Хроническая гипертония.
Атеросклероз мозговых вен и артерий.
Проблемы со свертываемостью крови, склонность к формированию тромбов.
Состояние тяжелой интоксикации.
Ослабленные стенки кровеносных сосудов, локализованных в головном мозге.
Витаминная и минеральная недостаточность организма.
Перенесенные черепно-мозговые травмы.
Гипоксия (недостаточное насыщение мозга кислородом).
Дополнительные причины кровоизлияния в мозг – наследственная предрасположенность, нарушение сердечного ритма. Также в группе риска находятся лица, имеющие хронические эндокринные расстройства, основное из которых – сахарный диабет. Взаимосвязь инсульта и вредных привычек (курения, алкоголизма) позволяет понять: риск кровоизлияния удастся снизить, своевременно откорректировав образ жизни.
Пациентам с острым нарушением мозгового кровообращения предстоит лечиться в отделении стационара – в реанимации, кардиологии или нейрохирургии. Пациентов с острым нарушением мозгового кровообращения лечит нейрохирург, кардиолог, невролог, терапевт.
Квалифицированная медицинская помощь при инсульте делится на консервативный и хирургический тип. Оптимальный подход нейрохирурги и кариологии определяют индивидуально, с учетом результатов диагностики. На начальном этапе устанавливают показания к проведению хирургического вмешательства. Планируя лечение, врачи оценивают общее состояние пациента, наличие у него сопутствующих нарушений.
Консервативное лечение предполагает выполнение инъекций, проведение внутривенных капельных вливаний растворов. Дополнительно пациенту проводят мониторинг состояния: определяют жизненные показатели, оценивают общее самочувствие. Медикаментозная терапия предполагает использование:
Гипотензивных средств (снижающих уровень артериального давления).
Антагонистов калия.
Спазмолитических препаратов.
Седативных средств.
Анальгетиков.
Витаминных комплексов.
Лекарств, обладающих мочегонным свойством.
Медикаменты перечисленных групп назначают для лечения при острой фазе геморрагического инсульта, чтобы нормализовать уровень артериального давления, восстановить кровообращение. Непременное условие для проведения консервативной терапии – небольшой размер гематомы (когда кровоизлияние не препятствует мозговой активности). После медикаментозной терапии врачи способствуют восстановлению у пациента – помогают ему вернуть ослабленные или потерянные способности.
Операцию проводят в случаях, когда:
Обнаружены обширные гематомы, из-за которых нарушается нормальная мозговая активность (их размер – 30 мл и более).
Медикаментозный подход оказался неэффективным.
Нарушение мозгового кровообращения произошло в мозжечке, сопровождается выраженной неврологической симптоматикой.
Существует классический оперативный подход и эндоскопический вид хирургического вмешательства. В большинстве клинических случаев для реализации стандартной операции устанавливают противопоказания. К ним относится наличие медиальных гематом и состояние комы, что способно спровоцировать летальный исход.
Геморрагический инсульт влечет неблагоприятный прогноз для жизни – в каждом втором клиническом случае наступает смерть. Особенно, когда кровоизлияние поразило ствол головного мозга. Это подчеркивает важность профилактики развития инсульта.
Общая продолжительность восстановления пациента колеблется с учетом многих факторов, и может занять несколько лет. Срок зависит от возраста больного и наличия у него сопутствующих патологий до разновидности перенесенного инсульта.
Шансы на благоприятный прогноз зависят от своевременности оказания медицинской помощи: при первых признаках инсульта необходимо экстренно вызвать бригаду скорой помощи.
Длительность жизни лиц, перенесших кровоизлияние в головной мозг, зависит от множества факторов, включая полноценность обеспечиваемого ухода. В течение первых 4 недель после инсульта вероятность летального исхода не превышает 30%. Через 1 год этот показатель достигает 40%.
Через 5 лет риск возрастает до 60 %, что связано с развитием вторичных сердечно-сосудистых и/или онкологических патологий.
В отличие от ишемического инсульта, выживаемость после которого составляет 60% от общего числа случаев, после геморрагического в первый год этот показатель не превышает 38%. Еще через 5 лет он сокращается вдвое.
Если человек выжил после инсульта, будучи в возрасте 80 лет или старше, он страдает от большого количества вторичных нарушений в разных системах организма. Такой пациент дольше остальных остается под наблюдением врачей, и не может вернуться домой сразу после получения основного объема медицинской помощи.
Если больному менее 50 лет, его выживаемость после инсульта на 57% выше, чем у людей, возраст которых превышает 70 лет. Чем старше человек, тем выше риск наступления летального исхода после кровоизлияния в оболочки головного мозга, что подчеркивает важность профилактики этого состояния.
Наиболее высокий риск летального исхода у пациентов, перенесших несколько эпизодов кровоизлияния, чем у тех, кто страдает от болезней сердца и кровеносных сосудов.
Факторы, предрасполагающие к развитию инсульта в пожилом возрасте:
Уменьшение массы и объема головного мозга, что связано с возрастными изменениями.
Истончение лептоменингеальных оболочек.
Атрофия нейронов.
Дегенеративные изменения белого мозгового вещества.
Замедление циркуляции цереброспинальной жидкости.
Перечисленные факторы относятся к возрастным изменениям, поэтому у пожилых людей кровоизлияние в головной мозг происходит чаще. Ввиду физиологического старения организма, у таких пациентов меньше шансов на полноценную реабилитацию. Низкая вероятность восстановления связана с тем, что кроме возрастных изменений в центральной нервной системе и сопутствующих патологий сердца, негативное воздействие оказывает фактор стресса.
У лиц старше 70 лет возрастает риск рецидива приступа, наступления летального исхода, частичной реабилитации.
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
В ближайшее время сотрудник центра свяжется с вами
Или сообщите администртору сайта
